Važnost redovnih ginekoloških pregleda. Većina žena se usteže u razgovorima sa svojim lekarima i ne diskutuje otvoreno o svim svojim brigama vezanim za seksualno i reproduktivno zdravlje. Međutim, kada je žena seksualno aktivna, potreba da se brine o zdravlju je još važnija. Kada je reč o ovim pitanjima, ginekolozi su najbolji zdravstveni radnici sa kojima treba razgovarati.
Bolje sprečiti nego lečiti. Postoje bolesti, posebno određeni kanceri, koji utiču na žene i ne otkrivaju se tako lako. Oni mogu imati malo ili nimalo simptoma, a često se dešava i da se pogrešno dijagnostikuju. Žene treba makar jednom godišnje da posećuju svog lekara i da se podvrgavaju testovima kao što su ginekološki pregled i pregled grudi. Na ovaj način lekar može prepoznati rane znake bolesti i disfunkcija.
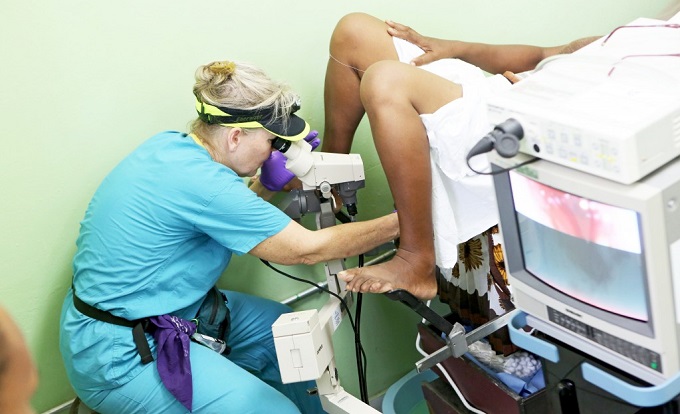
Kako izgleda ginekološki pregled? Ginekolog bi prvo trebalo da porazgovara sa pacijentom i da mu postavi pitanja koja su vezana za njegovo opšte i ginekološko stanje. Ovaj razgovor se zove anamneza, tj. uzimanje anamneze. Nakon toga se obavlja fizički ginekološki pregled. Tokom ovog pregleda se vrši procena unutrašnjih i spoljašnjih genitalnih organa. U ordinaciji postoji ginekološki sto na koji žena legne, a noge su joj savijene u kolenima. Ovakav položaj omogućava dobar pristup organima. Lekar ginekolog izvrši pregledanje spoljašnjih delova genitalnog sistema, tako što prvo pregleda vaginalni otvor, velike i male usne, klitoris. Lekar na ovim mestima traži crvenilo, sekret, iritacije, eventualno ciste i druge promene.
Ginekolog koristi instrument spekulum uz pomoć kojeg odmakne zidove vagine, a zatim uspeva da vidi unutrašnjost i sam grlić materice. Tokom svakog ginekološkog pregleda, lekar bi trebalo da uzme bris vagine i grlića materice, kako bi se uzorak testirao na infekcije. Potom, lekar bi trebalo da uradi tzv. Papa test uz pomoć kojeg će uspeti da utvrdi da li ima kanceroznih ćelija ili sličnih promena. Vaginalni bris daje odgovor na pitanje kojoj grupi pripada vaginalni sekret pacijenta. Pregled uz pomoć spekuluma bi trebalo da traje oko 30 sekundi. Nakon toga, lekar pristupa bimanuelnom pregledu. Uz pomoć ove vrste pregleda, lekar ispituje položaj jajnika, jajovoda, materice i njihovo stanje.
Pre bimanuelnog pregleda, lekar može izvesti i kolposkopiju. Ovaj pregled se obavlja da bi se utvrdilo da li postoje nalazi koji ukazuju na sumnjive promene koje mogu da ukažu na karcinom grlića materice. Kolposkopski pregled nije bolan, ali je nelagodan isto koliko i svaki običan ginekološki pregled tokom kojeg se radi i Papa-test. On traje oko 10 minuta najviše i ne podrazumeva anesteziju. Kolposkop je instrument koji može da uveća pregled do 60 puta. Grlić materice se premaže sirćetnom kiselinom od 3%, usput se otkloni višak sluzi, a epitel nabubri pa sve promene postanu vidljive.
Kada se završi pregled uz pomoć kiseline, grlić pacijenta se namaže rastvorom joda ili Lugolovim rastvorom. Pošto sve zdrave epitelne ćelije imaju glikogen koji će vezati jod, epitel postaje pozitivan, tj. oboji se u tamnu braon boju. Kada su ćelije maligne, one nemaju glikogen, pa su negativne. Premazivanje jodnim rastvorom se još zove i Schillerova proba.
Zahvaljujući kolposkopskom pregledu i testu može se otkriti svaka sumnjiva promena na površini cerviksa, kao i tačno mesto i stepen prekanceroznih promena. U isto vreme, lekar je u stanju da prepozna sve promene koje su povezane sa humanim papiloma virusom. Ovaj virus je jedan od najvažnijih faktora za nastajanje cervikalnog kancera.
Kolposkopski nalazi se dele na: normalne, abnormalne, one kod kojih je moguć invanzivni karcinom, onaj kod koga se ne vidi skvamokolumnarna granica. Takođe, nalaz nam daje uvid da li postoji upala, ulceracija, atrofija i da li su prisutni kondilomi.
Procedura kolposkopije i istorija. Bukvalno prevedeno, kolposkopija (colpo: vagina; scope: pogledati, pregledati) znači gledati u vaginu. Kolposkopiju je prvi put opisao Hans Hinselman iz Nemačke, još 1925. godine, kao način pregledanja i pronalaženja karcinoma grlića materice (cervikalnog kancera). Hinselman je sumnjao da su endofitske ili egzofitske lezije grlića materice bile verovatno prekursori cervikalnog karcinoma i nadao se da će uvećanjem ovih tkiva, one moći da se identifikuju dovoljno rano kako bi se omogućilo efikasno lečenje pre nego što se razvije i rasprostre ova invanzivna bolest. Njegove teorije o genezi karcinoma grlića materice bile su netačne, a njegov protokol za kolposkopsku evaluaciju bio je nepraktičan, pa je potraga za alternativnim metodama za skrining raka grlića materice nastavljena.
1920.godine, dr George Papanicolau (Jorgos Papanikolau), započeo je istraživanje vaginalne i cervikalne citologije. U saradnji sa Herbert Traut-om, objavio je svoju monografiju dijagnoze raka materice putem vaginalnog brisa. U Sjedinjenim Američkim Državama, Papanikolau test je postao primarni skrining test za detekciju cervikalnog kancera i nejgovih prekursora. Kolposkopija je u suštini nepoznata u ovoj zemlji sve do 1960. godine, kada je uvedena u svoju sadašnju ulogu kao potvrdni test za evaluaciju žena sa abnormalnim cervikalnim citološkim nalazima. Trenutno ima skoro univerzalnu prihvaćenost kao najefektivniji test za žene kod kojih se sumnja da imaju premaligne ili maligne cervikalne lezije.
Sve do ranih 70-ih godina, uobičajen menadžment žena kod kojih je ustanovljen abnormalni rezultat Papanikolau testa bila je konusna biopsija cerviksa ili konizacija. Ovaj zahvat je podrazumevao odstranjivanje vaginalnog dela cerviksa u obliku konusa, tj. kupe. U većini slučajeva, ispitivanje biopsijskog specimena otkrivalo je samo male epitelne promene. Zbog toga je većina žena bilo pogrešno lečeno što je izazivalo velike troškove i nepovoljne ishode. Prihvatanje kolposkopske evaluacije kao srednjeg koraka za identifikaciju pacijenata kojima je stvarno neophodna hirurška terapija rezultiralo je dramatičnim smanjenjem takve nepotrebne operacije.
Zašto je važan precizan skrining? Važnost preciznog skrininga i evaluacije karcinoma grlića materice ne može se preceniti. Na početku 20. veka, rak grlića materice bio je najčešći rak koji je uticao na žene širom sveta, a ujedno je bio i najčešći malignitet među ženama u Sjedinjenim Američkim Državama. U velikom delu zbog široko rasprostranjene primene efikasnih skrining programa cervikalne citologije (korišćenje Papanikolau testova), učestalost cervikalnog kancera je dramatično smanjena. Cervikalni kancer ostaje problem u onim delovima populacije koje ne idu redovno na pregled.
Nacionalni institut za rak u SAD-u, procenjuje da je u 2009. bilo 11.270 novih slučajeva cervikalnog kancera, a da je oko 4070 žena umrlo od ove bolesti. Pored toga, kod 45.000 žena je pronađeno da imaju visokostepene premaligne lezije cervikalnog epitela. Van SAD-a, naročito u zemljama u razvoju, prevalenca cervikalnog kancera ostaje visoka. Na kraju 20. veka, ovaj rak ostaje drugi najzastupljeniji smrtonosni rak kod žena.
Inicijalni događaj za rak grlića materice u skoro svim slučajevima je infekcija epitela grlića jednim od nekoliko serotipova humanog papiloma virusa (HPV). DNK ovog virusa je pronađen kod više od 99.7% svih kancera grlića materice. Više od 100 serotipova postoji u ovoj familiji DNK virusa, od kojih približno 30 ima preferencu za ženski genitalni trakt. Približno 15 od ovih serotipova je pronađeno u cervikalnom kanceru. Serotipovi 16 i 18 čine oko 70% svih kancera grlića materice.
Žene koje su imunosupresivne, kao što su pacijenti sa AIDS-om i žene koje su izložene određenim faktorima životne sredine su u povećanom riziku.
Patofiziologija. Karcinom skvamoznih ćelija čini približno 80% slučajeva raka grlića materice. Značajan napredak se pojavio u razumevanju patofiziologije i molekularne osnove ove bolesti. Napredak je rezultirao modifikacijom preporuka o upravljanju promenama i bolešću. Koncept koji se ranije primenjivao – da je cervikalni kancer krajnja faza neizbežnog progresa cervikalne morfologije od atipije do progresivno mnogo težih intraepitelnih neoplazija do eventualnog nastanka invanzivnog skvamoznog karcinoma – previše je pojednostavljen.
Kao što je navedeno, kritični korak u inicijaciji malignog procesa je epitelijalna infekcija onkogenskim virusom. Kada je cervikalna epitelijalna ćelija podložnog domaćina inficirana jednim od ovih visokorizičnih virusa, virusni genom je inkorporiran u genom ćelije domaćina. Inaktivacija p53 tumor supresor gena i retinoblastom gena virusnim genomom rezultira imortalizacijom inficirane ćelije. Odsustvo efektivnog imunološkog nadzora domaćina može da dovede do maligne transformacije pogođenog tkiva. Ovi pacijenti tipično imaju lezije višeg stepena.
Nasuprot tome, niže cervikalne intraepitelijalne neoplazije i lezije gotovo uvek su posledica infekcije neonkogenskim virusom, obično serotipovima 6 i 11. Infekcija cervikalnih epitelijalnih ćelija jednim od ovih serotipova može rezultirati bujnom proliferacijom ćelija tokom kursa virusne replikacije (što u suštini dovodi do stvaranja bradavica), i ovi pacijenti će imati CIN I lezije. Međutim, normalan proces sazrevanja ćelija i apoptoze je očuvan, a maligne transformacije su veoma retke. Spontana rezolucija CIN I lezija je uobičajena. Nasuprot tome, spontana rezolucija visokostepenih lezija postaje progresivno manje izvesna, a aktivna terapija je obično indicirana.
Indikacije. Kolposkopska evaluacija je naznačena kada se sumnja na prisustvo maligne ili premaligne lezije u grliću materice, vagini ili vulvi. Obično, ova situacija može nastati kada se otkrije neuobičajena lezija cerviksa kao rezultat pregleda vagine i grlića materice iz nekog sasvim drugog razloga.
Još jedna specifična indikacija je procena pacijenta koji ima vaginalno krvarenje nakon odnosa. Iako je ovaj simptom obično rezultat vaginalne ili cervikalne traume, postkoitalno krvarenje je klasičan simptom cervikalnog kancera.
Najčešća situacija proizilazi kao rezultat cervikalnog citološkog skrininga kao deo rutinskog sistematskog pregleda.
Većina citopatoloških laboratorija koristi Bethesda sistem za izveštaj o nalazima cervikalne citologije.
Navešćemo odgovarajuće komponenete izveštaja izdatih u okviru ovog sistema.
- Adekvatnost uzorka
– zadovoljavajuće/nezadovoljavajuće za evaluaciju;
– prisustvo ili odsustvo endocervikala ili transformacije (komponente zone).
- Opšta kategorizacija
– negativno za intraepitelijalnu leziju ili malignitet;
– abnormalnost epitelijalnih ćelija.
- Tumačenje/rezultat
– abnormalnost epitelnih ćelija;
– atipične skvamozne ćelije, neutvrđene;
-značaj;
– atipične skvamozne ćelije, ne mogu se isključiti visokostepene skvamozne intraepitelijalne lezije;
– niskostepene skvamozne intraepitelijalne lezije;
– visokostepene skvamozne intraepitelijalne lezije;
– karcinom skvamoznih ćelija.
- Abnormalnost glanduralnih ćelija
– atipične glandularne ćelije;
-endocervikalni adenokarcinom na licu mesta;
– adenokarcinom.
Evaluacija pacijenta sa abnormalnim papa brisom se razvija. U septembru 2006. panel eksperata koji predstavljaju 29 organizacija i profesionalnih udruženja izdali su niz konsenzusnih smernica koje odražavaju aktuelno razumevanje patofiziologije i prirodne istorije cervikalne displazije.
- Važno je da citološke klasifikacije ne odgovaraju histološkoj proceni uzoraka tkiva, a upravljanje pacijentom na kraju mora biti zasnovano na histološkoj dijagnozi. U specijalnom slučaju adolescentkinja, koje su u vrlo malom riziku od epitelijalnog cervikalnog kancera, i čije se niskostepene promene obično rešavaju spontano, preporučuje se da kolposkopija bude rezervisana za visokostepene skvamozne intraepitelijalne lezije. U specijalnom slučaju trudnica, odlaganje kolposkopije sve do porođaja je razumno osim ako citološka evaluacija upućuje na značajan rizik od invanzivne bolesti.
Dijagnostička procedura. Kolposkopska evaluacija grlića materice treba da bude jednostavna procedura. Međutim, ona je povezana sa visokim nivoom anksioznosti pacijenta koja može imati posledice kao što su bol i neugodnost tokom postupka i nemogućnost praćenja. Anksioznost se može smanjiti različitim intervencijama uključujući reprodukciju muzike ili gledanjem procedure na TV monitoru. Ako se pacijentkinjama daju brošure sa informacijama koje pružaju znanje o proceduri, to će smanjiti njihovu psihoseksualnu disfunkciju.
Kolposkopska procena se mora izvršiti temeljito i precizno. Ostvarivanje ovoga je moguće ako lekar ima rutinu i ako je primenjuje na svakom pacijentu. Evo jednog takvog protokola.
- Objasnite pacijentu indikaciju i prirodu postupka.
- Postavite pacijenta u udoban ginekološki položaj.
- Pažljivo uvedite spekulum odgovarajuće veličine. Za pacijentovu udobnost, nanošenje lubrikanta na bazi vode može biti od koristi. Potrebno je voditi računa da se izbegne bilo kakva povreda na grliću prilikom umetanja ili otvaranja spekuluma.
- Normalni cilindrični epitel i displastični epitel mogu biti veoma nežni, da čak i minorne povrede tokom uvođenja spekuluma mogu izazvati curenje krvi koje može uticati na nalaze.
- Pregledajte vaginu i grlić materice vizuelno golim okom. Nežno uklonite bilo kakav višak sluzi ili sekret velikim aplikatorom sa pamučnom navlakom navlaženim slanim rastvorom.
- Dokumentujte bilo kakve kliničke nalaze o ovom opštem pregledu.
- Slobodno aplicirajte 3-5% sirćetne kiseline velikim pamučnim tamponom. Morate držati tampon najmanje 60 sekundi pre nego što pregledate promene. Ako procena traje više od 3 do 5 minuta, sirćetna kiselina treba ponovo da se aplicira jer su ćelijski efekti koje ona stvara prolazni i prirodni.
- Postavite kolposkop i fokusirajte ga na grlić materice sa željenim uvećanjem (7x-15x).
- Posmatrajte pažljivo kako biste se uverili da se cela transformacijska zona može videti i posmatrati. Ako se transformacijska zona proširi u cervikalni kanal, upotreba endocervikalnog spekuluma može pomoći u vizuelizaciji. Ako se ne može videti cela TZ, ili ako se ne može videti puni nivo bilo koje lezije, ocena se smatra nezadovoljavajućom.
- Identifikujte i dokumentujte crtežima i opisom prisustvo bilo koje bele lezije (od dejstva sirćetne ksieline) i njihove interne vaskularne obrasce.
- Upotreba zelenog filtera na ovoj tački pregleda može poboljšati sposobnost da se identifikuju margine lezija i vaskularni obrasci.
- Mnogi eksperti kolposkopije takođe postavljaju razređeni jod na grlić materice posle inicijalnog pregleda i pre uzimanja biopsije.
- Uzorke biosije treba uzeti iz svih abnormalnih lezija. Vizuelni izgled lezija je slab prediktor stepena displastičnih promena. Histološke analize lezija su neophodne da bi se optimizovala osetljivost pregleda i minimalizirao rizik od propuštanja značajne abnormalnosti.
- Uzorci biopsije bi trebalo da se uzimaju bez anestezije, ali ako pacijent insistira onda može i sa njom.
- Instrumenti za biopsiju treba da budu tipovi sa dve lopatice (Tischler, Burke, Kevorkian). Uzorke treba ukloniti iz instrumenta i staviti u odgovarajući fiksativ u označeni kontejner.
Kolposkopija se obično obavlja u klinici. Nakon kolposkopije se odmah ide kući.
Priprema za kolposkopiju
Najkasnije 24 h pre zakazane kolposkopije izbegavajte odnose ili korišćenje vaginalnih lekova, lubrikanata, krema i tampona.
Ponesite uloške sa sobom jer se može dogoditi da imate blago krvarenje ili pražnjenje nakon kolposkopije.
Možete normalno jesti i piti.
Kontaktirajte kliniku pre zakazane kolposkopije ako:
- mislite da bi vaša menstruacija mogla da stigne u vreme zakazane kolposkopije;
- mislite da ste trudni– kolposkopija se može izvoditi tokom trudnoće, ali biopsija i bilo koji tretman se odlažu;
- želite da postupak uradi ženski lekar.
Sa sobom možete povesti prijatelja, partnera ili člana porodice, ako mislite da će vam to pomoći da se osećate lagodnije.
Tokom procedure:
- skidate se od struka na dole i ležete u posebnu vrstu stolice sa podupiračima za noge;
- uređaj koji se naziva spekulum ubacuje se u vašu vaginu kako bi se nežno otvorila – slično kao kod cervikalnog pregleda;
- mikroskop sa svetlom (kolposkop) se koristi da bi se pregledao grlić materice;
- primenjuju se posebne tečnosti koje se apliciraju u vaš cerviks da bi se istakla abnormalna područja – tada možete osetiti blago peckanje ili pulsiranje;
- mali uzorak tkiva može biti uklonjen da bi se podrobnije progledao u laboratoriji – ovo ne bi trebalo da bude bolno.
Ako je očigledno da imate abnormalne ćelje u grliću materice, lekar vam može ponuditi tretman za momentalno uklanjanje tih ćelija. U suprotnom, moraćete da sačekate dok ne dobijete rezultat biopsije.
Nakon kolposkopije
Posle kolposkopije:
- možete da idete kući;
- možete se vratiti svojim normalnim aktivnostima, uključujući rad, vožnju, iako neke žene više vole da odmore do sledećeg dana;
- možda ćete imati braonkast vaginalni iscedak ili blago krvarenje ukoliko ste imali biopsiju.
Vaš lekar će vam možda odmah reći šta je zaključio i našao.
Ako ste imali biopsiju, uzorak će biti proveren u laboratoriji, a vi ćete morati da sačekate nekoliko nedelja da biste dobili rezultate.
Rezultati
Nakon kolposkopije, vaš lekar će vam reći šta je pronašao. Ako je uzeo uzorak i poslao na biopsiju, sačekaćete nekoliko nedelja za rezultate.
Normalni rezultati biopsije
Oko 4 na svakih 10 žena koje urade kolposkopiju imaju normalne rezultate. To znači da tokom kolposkopije ili biopsije nisu pronađene abnormalne ćelije.
Posavetovaće vas da nastavite sa cervikalnim pregledima u zavisnosti od vašeg uzrasta.
Abnormalni rezultati
Oko 6 na svakih 10 žena ima abnormalne ćelije u grliću materice koje su poznate kao cervikalna intraepitelijalna neoplazija (CIN) ili cervikalna glanduralna intraepitelijalna neoplazija (CGIN).
Ovo nije kancer, ali postoji rizik da se lezije mogu pretvoriti u rak ako se ne leče.
Abnormalne ćelije mogu biti otkrivene dok se obavlja kolposkopija, ali biopsija će biti potrebna kako bi se utvrdilo kakav je rizik od njih i da li je potrebno lečenje.
Različiti tipovi abnormalnih rezultata biopsije i šta oni znače:
CIN 1 – malo je verovatno da će ćelije postati kancerogene; one mogu da odu same od sebe; nema potrebe za lečenjem i bićete pozvani na ponovni cervikalni skrining test za 12 meseci;
CIN 2 – postoji umerena šansa da ćelije postanu kancerogene i obično se preporučuje tretman za njihovo uklanjanje;
CGIN – postoji visoka šansa da će ćelije postati kancerogene i preporučuje se tretman za njihovo uklanjanje.
U retkim slučajevima, kolposkopija i biopsija pronalaze cervikalni kancer. Ako se to dogodi, bićete upućeni kod specijaliste kako biste razgovarali o lečenju.
Lečenje
Ako se kolposkopijom pronađu abnormalne ćelije u vašem cerviksu, može vam biti preporučen tretman kojim se one uklanjaju. Postoji rizik da ove ćelije postanu kancerozne ako se ostave nelečene. Njihovo uklanjanje znači da one ne mogu da se pretvore u kancer.
Cilj tretmana je uklanjanje abnormalnih ćelija uz minimalno oštećenje zdravog tkiva. Obično se uklanja regija veličine vrha prsta.
Tretman uklanjanja abnormalnih ćelija iz vašeg cerviksa može biti urađen u isto vreme kada se vršila kolposkopija ako je očigledno da su neke ćelije abnormalne.
Međutim, tretman ponekad ne može biti urađen istog dana.
Na primer, možda ćete morati da sačekate dok ne stignu rezultati biopsije, nekoliko nedelja kasnije, ako nije istog trenutka jasno da li imate abnormalne ćelije.
Vrste tretmana
Postoji nekoliko načina uklanjanja abnormalnih ćelija iz vašeg cerviksa.
LETZ (engleski Loop Excision of Transformation Zone) zahvat je zahvat uz pomoć koga se odstrani transformacijska zona grlića materice uz pomoć niskovoltažne električne omče. Ovo je jednostavan postupak i u poređenju sa klasičnim tipom konizacije, mnogo je bolji zbog toga što održava daljinu grlića.
Konusna biopsija se radi mnogo ređe nego LETZ. To je mala operacija kojom se uklanja komad tkiva konusnog oblika sa abnormalnim ćelijama. Ovaj zahvat se primenjuje kada se mora ukloniti malo veća regija tkiva. Za obavljanje ovog tretmana mora se dati generalni anestetik.
Abnormalne ćelije na grliću materice se mogu tretirati i uz pomoć krioterapije, lasera i hladne koagulacije.
Cena kolposkopije
Kolposkopiju možete raditi u okviru vašeg ginekološkog pregleda u državnoj zdravstvenoj ustanovi. Ako se odlučite za privatnu praksu cene se mogu kretati od 3.000 dinara pa sve do 5.000 dinara
Infekcije urinarnog trakta – šta (ne) znamo i kako da se čuvamo?